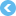排泄ケアの考え方
自立排泄の重要性
自立排泄への段階的アプローチ
ユニ・チャーム排泄ケア研究所
トイレでの自立排泄の再獲得に向けて、以下の3段階のステップでのアプローチを設定します。
![自立排泄支援の段階的アプローチ 1日24時間おむつに排泄またはベット上でおむつを交換している…[第1ステップ:目標の共有]排泄ICF 生活機能分類によるアセスメント 目標の設定と共有 エンパワメントの醸成(本人、家族と介護者、医療職と介護職)[第2ステップ:便座に座る運動機能のアセスメント]ADLの回復訓練(生活機能に即したリハビリ)運動機能の回復 1.10分間の端座位 2.30秒のつかまり立ち 環境の整備と道具の活用 [第3ステップ:便器で排泄する排泄機能のアセスメント]記録と分析(排泄日誌の分析)1.排泄パターン 2.尿路感染 排尿頻度、尿量 膀胱容量、残尿 膀胱の活動性 便の性状 投薬の影響 観察 1.排泄パターン 2.尿意・便意の残存 3.生活機能 個人因子 環境因子](/content/dam/sites/www_carenavi_jp/basic/about/jiritsuhaisetsu/jiritsuhaisetsu05_img_01.gif)
- 目標の共有(生活機能分類による目標設定、本人と家族、医療職と介護職で目標共有)
- 便座に座る運動機能のアセスメントとプラクティス
- 便器で排泄する排泄機能のアセスメントとプラクティス
以下、各ステップについて解説します。
1.目標の共有
「目標の共有」は、本人・家族のエンパワメントを醸成し、動機付けを行うことです。自立排泄は目的ではなく、自立排泄を手段に在宅復帰、社会復帰を果たすことが目的であること、その人の生活を取り戻すことが目的であることへの理解です。
高齢者はおむつを使うようになると意識が変容していきます。それは、キュープラロスの「死ぬ瞬間」にある5段階の意識変容に共通しているように感じます。
![エンパワメントの醸成(意識の変容) [死(障がい)を受け入れる5段階(キュープラロス「死ぬ瞬間」)]否認(不安、障がいの否定) 怒り(混乱、周囲への怒り) 取引(回復への期待)治療、リハビリに没頭する。(こだわりを持つ)専門家の指導を仰ぐ 抑うつ(あきらめ) 受容 [欲求の5段階(マズロー)]自己実現の欲求:社会に存在する 自分に自信をもつ 自我の欲求:人との交流 社会参加の目的を共有する 社会的欲求:外出できるようになった姿を共有する 安全欲求:失敗を気にしない 勇気を共有する 生理的欲求:ちゃんと食べる いいうんちとおしっこが出る よく眠る 自立排泄が目的ではなく、自立排泄を手段に在宅復帰、社会復帰を果すことが目的](/content/dam/sites/www_carenavi_jp/basic/about/jiritsuhaisetsu/jiritsuhaisetsu05_img_02.gif)
2.便座に座る運動機能のアセスメント
ベッドサイドのポータブルトイレにベッドから移乗させ、便座での端座位がとれれば、つかまり立ちができなくても、便器での排泄は可能になるはずです。ベッドの高さとポータブルトイレの便座の高さを合わせることで、立位保持のできない高齢者が自力でポータブルトイレを使っている事例もあります。トランスファーボードのような用具の活用も考えられます。便座へのトランスファーが一人介助でできないケースもあります。二人介助が可能な時間帯に、1週間に1回からでも、便座へのトランスファーを試みるべきです。
最初は、関節可動域の制限や筋力の低下に配慮し、理学療法士から指導を受けます。理学療法士とともに、1週間に1回から始め、介護職が技術を修得し訓練の機会を増やしていきます。1日に1回、二人介助でポータブルトイレへのトランスファーを開始したことで、排便が便器でできるようになった事例もありました。便失禁がなくなり、尿失禁だけになっただけで、その人の生活は一変しました。笑顔が増え、生活への意欲が観察されるようになりました。便失禁は尿失禁に比べ、本人への精神的ダメージも大きく、介護負担も大きいので、最初は、排便の周期に合わせたトランスファーから開始すべきです。
高齢者が便座に移乗してから、排便が開始されるまでの時間を計測したことがあります。平均10~15分の時間が必要でした。10分間前傾姿勢を保持できる座位能力が求められます。前傾姿勢が不安定な利用者のために、両肘を乗せられるテーブルを用意したり、大きなクッションを抱えてもらったりして、10分間の前傾姿勢での端座位保持を支援しました。
つかまり立ちが可能な利用者はトイレに誘導します。トイレ誘導に必要な利用者の能力は、30秒間のつかまり立ちです。30秒あれば、介護者はつかまり立ちの利用者のズボンとパンツの上げ下ろしができます。ベッドサイドのポータブルトイレを利用する場合は、ベッド上でズボンやパンツあるいはおむつの着脱ができますが、トイレでは臥位での交換はできません。つかまり立ちができれば、トイレが使えるわけですから、外出が可能になります。たとえ、トイレの便器で排泄できなくても、介護者が一緒に入れる、車椅子が利用できる多目的トイレがあれば、そこで介護者が汚れたパッドやリハビリパンツを交換することができます。排泄障がいが不変でも、活動レベルの障がいや社会参加レベルの障がいは克服できることになります。
3.便器で排泄する排泄機能のアセスメント
ポータブルトイレやトイレへのトランスファーが可能になったら、今度は排泄のタイミングに合わせた誘導、移乗をアセスメントします。排尿のタイミングは膀胱に尿が溜まっている時です。排便は直腸に便が降りてきたときです。そのタイミングを排尿日誌の記録と日常の行動観察から分析します。
非侵襲性の膀胱容量測定器を利用すれば誘導前の膀胱容量と排尿後の残尿が測定できます。さらに長時間尿動態データを活用すれば、過活動膀胱や尿排出障がい、夜間多尿、夜間頻尿等の下部尿路症状の疑いを発見することもできます。こうしたデータをもとに、医師、看護師に働きかけることで、医療的な治療を求めていくことができます。排泄日誌は医療との連携を進めていく上で欠かせないアセスメントツールであり、エビデンスです。排泄障がいは「年をとったのだから、仕方がない」ではなく、「治せる症状」は医療的治療につなげていくことも、介護の重要な役割になってきています。
寄稿:船津 良夫(1998年~2017年 ユニ・チャーム排泄ケア研究所 主席研究員)