下剤に頼らない排便ケア
排便コントロールのアプローチ
関心を持ってアセスメントを続けることで、患者さんのQOLは向上します
医療法人社団俊和会 寺田病院 神山 剛一先生
~2008年2月 ライフリーいきいき通信 インタビュー ~
関心を持ってアセスメントを続けることで、患者さんのQOLは向上します。
前号に引き続き、直腸肛門機能を専門とし、排便のコンチネンスケアに精力的に取り組んでいる神山剛一先生にお話をうかがいます。
排便コントロールは、介護を受けている高齢者の方々のQOLを向上させる意味で非常に大切であり、日々、高齢者に接している介護スタッフだからこそできること、と語る神山先生。
今回は、具体的な排便障がいのアセスメント方法を中心に教えていただきました。

神山 剛一先生
アセスメントの基本は「便の性状」「腹部の触診」「食事内容」の3つ
──前回は、排便周期には個人差があるので、3~4日排便がないからといって、必ずしも異常とはいえないこと、排便コントロールとは、「毎日出す」「3日に一度は必ず出す」といった周期のコントロールではなく、むしろ 適度の硬さをもつ普通便を出すことを目的とした「便の性状コントロール」であるべきだというお話をうかがいました。
神山 そうですね。第一に「ご本人が何に困っているのか」「その困った点を解消してさしあげるにはどうすればいいか」と考えながら、患者さん一人ひとりに個別のアセスメントをしていくことが大切だと思います。排便障がいには、表1のような4つの要因が考えられますので、「3日お通じがないから下剤を投与しなければ」と短絡的に考えるのではなく、これらのどこに原因があるのかを、できるだけ総合的な視点で見ていただきたいですね。アセスメントは、決して難しいことではありません。まずは、患者さんの排便の状況を記録していくことが第一歩です。
| 1.排便環境 | トイレまでの移動や使用、排泄後の処理を含め、一連の排便行為で不便や支障を感じないかどうか。 |
|---|---|
| 2.全身性疾患 | 手足の麻痺や筋力の低下を伴う疾患は、トイレまでの移動やいきみに影響を与える。自律神経に異常を伴う疾患は、下痢や便秘を引き起こす可能性がある。 |
| 3.消化管機能(大腸で便が形成されるまで) | 食べたものがきちんと消化され、便となって直腸まで運ばれてくるかどうか。 |
| 4.直腸肛門機能(便の保持・排出機能) | 便をトイレに行くまで保持し、排出するまでの機能に異常がないかどうか。 |
──では、具体的なアセスメントの方法を教えていただけますか。
神山 まず第一に、いちばん簡単な方法は便のかたち(性状)を記録することですね(図1)。便は、大腸の中を移動する時間が長いほど、水分が吸収されて硬くパサパサになります。また、大腸内の水分の吸収作用がうまく機能していないと、水様便がそのまま排泄される下痢の状態になります。たとえ排便周期が長くても、適度な硬さの普通便が出ていれば問題ありません。何日かお通じがなくて下剤を服用した結果、水様便が出たとすれば、下剤の量は減らすべきでしょう。便の性状で大切なのは硬さで、量については、多・中・少の3段階程度を簡単に記録するだけでかまいません。水分量によって便の量は変化します。たとえば、多量の水様便があったとしても、水分が吸収されたあとの硬い状態では大豆分くらいになっています。ですから、多いか少ないかよりも、「その便がどのような状態で、どれくらいの時間をかけて排泄されたか」ということが重要なのです。
第二に行っていただきたいのは、腹部の触診です。まずは、高齢者の方と接する中で、今日はいつもより張っているなとか、ゴロゴロいう音がいつもより少ないな、というふうに、日々の違いを感じてみてください。興味を持って触っているうちに、経験で様々なことがわかってくると思います。病院でも、僕ら医師より、毎日同じ患者さんに接している看護師のほうが、「たまっているのは便かガスか」とか「腸のこの辺りまで便がきているな」といったことを、触診を通じてより正確に把握できることが多いのです。触診を兼ねてお腹のマッサージをしているうちに、腸がぐるぐるっと動いてお通じが楽に出ることもありますので、ぜひ実践していただきたいですね。
第三は、食事内容の検討です。口から入ったもののうち、消化しきれなかったものや食物繊維などが便のもとになりますので、便のもととなるものをいつ、どの程度摂っているか、記録しておくことは大切です。たとえば、ある日、食事にひじきの煮物を食べたとして、その3日後にひじきが出てくれば、その方の排便周期は3日くらいだと予測がつきますね。食べたものを把握しつつ、便の中身をみれば、患者さんの腸の動きがわかるのです。
以上3つを基本的なアセスメントとしますと、看護師・准看護師の資格を持っている方であれば肛門に指を入れて、便が肛門の近くまで来ているかどうか診る直腸肛門診を行っていただけるとさらによいと思います。出る前の便の性状もわかりますし、便失禁の原因となる嵌入便があるかどうかをチェックするのに、最も有効な方法ですから。

図1 便の性状
──嵌入便は、ベッド上での生活が多い高齢者によくある症状とのことですが、どのように起こるのか、ご説明いただけますか。
神山 嵌入便は、便が肛門付近に大量にたまることによって、肛門が自然に緩んだ状態をいいます(図2)。強くいきむことができない、人目が気になってベッドの上では排便ができないなどの原因から、寝たきりの高齢者の方に生じやすい症状で、便失禁の原因となります。嵌入便を摘便や浣腸によって取り去ることで、失禁は改善されます。
よくあるケースのひとつとして、嵌入便の事例をご紹介します。患者さんは77歳の男性で、元来から便秘でしたが、2、3か月前より泥状の便失禁が絶えず見られるようになり、専門外来で受診されました。常用薬はプルゼニドを3錠/日、酸化マグネシウムを2.0g/日とのこと。この患者さんに直腸肛門診を行ったところ、直腸内に直径3cm前後の便のかたまりを多数認めました。このことから「嵌入便で括約筋の収縮が阻害され、肛門が常に弛緩状態となった上に、下剤の服用を継続したため、絶えず泥状便がもれるという状況に陥った」ものと判断。外来にて可能な限り摘便を行い、また受診当日は帰宅後も浣腸を行っていただきました。
実はこの事例のように、周囲が嵌入便に気づかず、見た目には数日排便がない状態と判断されて下剤を投与される、というケースがよくあるのです。すると、肛門のそばの硬い便はそのまま残り、下剤に誘発された水様便が、緩んだ肛門から絶えずもれ続けるという状況に陥ります。ですから、下剤を服用している高齢者の便失禁は、嵌入便を疑ってかかる必要があります。直腸肛門診を行えば、比較的簡単に肛門付近の便の状態や肛門の締まり具合を確認できます。可能であれば、肛門診の結果も、便の性状、腹部の触診、食事内容に加えて排便日誌に記録しておきましょう。
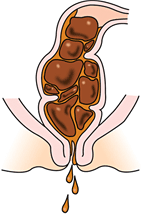
図2 嵌入便(かんにゅうべん)硬い便が直腸にたまることで、肛門が自然に緩んだ状態になり、その表面が溶けて流れ出る。
──排便日誌に、継続して記録を取っていくことが大切なのですね。
神山 そうです。毎日記録を取ることで、ご本人の排便のリズムもわかってきますし、問題点が明確になりますから。問題点がわかれば、スタッフどうしで相談しあって改善のためのアプローチを検討することができます。たとえば、毎回泥状便や水様便しか出ていなければ、毎日投与していた下剤の量を3日に1度にする。あるいは、半分にしてみる。それを1~2週間続けて引き続き記録を取り、アプローチの前後で変化を見ます。状況が改善されていれば、そのアプローチは正しかったことになります。まずは、仮説を立てて、実際に試してみること。その上で、記録を通じて効果の有無を評価していくことが大切です。
介護と看護の連携によって不必要な下剤は必ず減らせる
──下剤を減らしたいけれど、下剤の量を自分たちの判断で変えるのは不安だ、という介護スタッフの声をよく聞きます。この点についてはどのようにお考えでしょうか。
神山 もちろん、いきなり止めるのではなく、段階的に減らして様子を見るべきです。排便日誌を見せながら、医療スタッフと相談して減らしていくとよいでしょう。日々の記録があれば説明もしやすくなりますし、ご家族や看護師との間に角が立つことも避けられるのではないでしょうか。介護スタッフの働きかけによって、不必要な下剤は必ず減らせると思います。
介護スタッフの方にとっていちばん心配なのは、下剤を減らすことで腸閉塞や腹膜炎といった重篤な疾患を引き起こすのではないか、という点だと思います。しかし、これらの疾患と下剤の量には、実はほとんど相関関係がありません。もちろん、顔色が悪い、呼吸が苦しそう、といった体調の変化が見られる場合はすぐに医師の判断を仰ぐべきですが、そういう「異常事態」とご本人のふだんの生活とは、分けて考えるべきです。ご本人がいつも通りお元気であれば、異常事態を心配して機械的に下剤を投与するよりも、ご本人のQOL(生活の質)を優先させるべきだと思います。不必要な下剤の服用を強いられて常に下痢の状態になれば、ご本人が不快なだけでなく、かぶれなど深刻なスキントラブルの原因にもなりますから。
──介護スタッフのアプローチによって、高齢者の方のQOLが大きく向上する可能性があるということですね。
神山 その通りです。学会などで「経管栄養に寒天を混ぜることで下剤を減らすことができた」といった事例をよく聞きますが、僕にいわせれば、それは「寒天」が効いたというより、その施設のスタッフの方々が、排便障がいに関心を持って取り組んだからこそ状況が改善された、ということだと思います。記録を取りながらアプローチを重ねていくと、自然に問題点が見え、今までのやり方を変えていくことにつながるのです。ノウハウだけを機械的に取り入れてもよくはならないと思います。
私たちの胃腸は、原始的なリズムに左右されています。生きている以上、身体は他の動物と同様、何らかのリズムを持って動いているはず。排便障がいのアセスメントは、障がいの原因を探し、その自然なリズムを見つける作業です。ですから、スタッフが関心を持ってアセスメントを続けるだけで、ほとんどのケースがよい方向へ向かっていくのです。
身体や健康を家にたとえると、排泄の問題は「鬼門」にあたると日本赤十字病院泌尿器科部長の本間之夫先生がおっしゃっていて、僕はとても感銘を受けたことがあります。昔から、鬼門、すなわち東北の方角には便所が設けられてきました。みんな、玄関やゲストルームは飾るけれど、あまり人に見せたくない鬼門の部分は放っておきがちです。しかし、本当はここをしっかりケアすることでこそ、人間の生活が豊かになるのではないかと。
介護スタッフの方は、患者さんの「鬼門」であり、しかも最も大切な人間の尊厳の部分を扱っているのです。大変な作業ではありますが、関心を持ってアセスメントに取り組んでいただければと思います。
Let's check it !
経管栄養による下痢は抑えられる
経管栄養による下痢の対策について、神山先生は次のようにおっしゃっています。 消化機能の低下した経管栄養の方は、度々下痢を起こすことがあります。その主な原因は、便の性状や排便周期に大きく影響する経管栄養の種類や投与方法にあると言われています。次のようなポイントを確認しながら、経管栄養の方の下痢のアセスメントをチームで行い、原因に基づく適切な予防と対策を図っていくことが大切です。
- 栄養剤の浸透圧が高い → 栄養剤の種類を見直したり、薄めると良いでしょう
- 栄養剤の温度が低すぎる → 体温程度に温めて投与すると良いでしょう
- 栄養剤の投与速度が速すぎる → 少し速度を遅くしてみましょう
- 栄養剤の内容が合わない → 栄養剤そのものを変更したり、食物繊維や寒天、または、止痢剤を混ぜてみるのも良いでしょう
それでも下痢がおさまらない場合は、経管栄養が身体的に適応でない場合も考えられますので、医師の判断と指示が必要になります。