下剤に頼らない排便ケア
排便コントロールのアプローチ
排便コントロールは便の性状コントロール
安房地域医療センター
房総健康管理センター
センター長
神山 剛一先生
~2008年1月 ライフリーいきいき通信 インタビュー~
排便障がいの問題は、切実であるにも関わらず、排尿障がいに比べるとまだ研究が立ち遅れているといえます。高齢者の便秘、下痢などの排便障がいは、どのように起きているのでしょうか。また、介護の現場では、どのようなアセスメントを行っていくことが必要なのでしょうか。
今号では、直腸肛門機能を専門とし、排便コンチネンスケアの先駆者である神山剛一先生にお話をうかがいました。神山先生は、排便障がいの原因やその治療の研究とともに、臨床医として、患者さんのQOL医療に精力的に取り組まれています。

神山 剛一先生
「出さなければ」という固定概念を捨てる
──高齢者の介護において、便秘や下痢などの排便障がいは大きな問題です。排便障がいの定義とは、そもそも何でしょうか。
神山 排尿に関する研究や治療に比べて、排便の研究は立ち遅れています。排便における正常と異常の境界からして、非常に曖昧なのです。 便秘についていえば、臨床的には、4日以上便が出ない状態と定義されることがあります。しかし、排便周期には個人差がありますので、これはあくまでも便宜上の定義です。たとえば、毎日排便があっても、排便困難や残便感などの症状が強ければ対策が必要ですし、たとえ1週間排便がなくても、すっきり排便できて本人が困っていなければ、異常とはいえません。
「毎日便が出ないと不健康である」という考え方そのものに、実は根拠がないのです。昨今の健康ブームも手伝って、「便秘ではないか」ということに、皆さん神経質になりすぎているのではないかと感じますね。
私たちは直腸の内視鏡検査をすることもよくありますが、この検査の際、「宿便」といわれる硬い便が大腸内にコロコロとあるのを時折見かけます。しかしながら、そのような人達に必ずしも便秘に伴う症状があるかというと、決してそんなことはありません。宿便という言葉は、「宿便性潰瘍」という病名からできた言葉で、たしかにこの病気の患者さんの腸内を見ると硬い便があるのですが、宿便があると言うことだけでこの病気は成立しないのです(たとえば血行障がいや全身的な衰弱などが関わって、この病態になると考えられています)。しかし、一般には「宿便が腸内にあると悪さをする」と信じられるようになってしまいました。宿便を出せば健康になるかというと、それはありえません。あっても健康に生活している人がいる以上、その理論は成り立たないわけです。
大切なのは本人にとって適切な排便のリズムを見つけること。「3日間便が出ないから異常」と短絡的に考えるのではなく、排便困難や不快な残便感、下痢、モレなど、排便に関して本人が苦痛に感じている問題のすべてを「排便障がい」としてとりあげ、個別の対策を立てることが大切です。
──病院や施設では、便秘解消のため、日常的に下剤による排便コントロールを行っているケースが数多く見受けられますが、その点についてはどのようにお考えになりますか。
神山 医師の間でも、「出ないよりは、出すにこしたことはない」という理論がまかり通ってきましたから、入院患者さんに3日~4日排便がなければ下剤を用いる、ということが日常的に行われています。しかし、排便周期の個人差を考えずに、「すべての人がコンスタントに出さなければならない」として一律に下剤を投与するのは、むしろ乱暴な考え方だと思います。たしかに、排便周期が一定であるほうが、管理する側にとっては楽であるかもしれません。しかし、患者さんの側に立った行為とはいえません。もちろん、下剤を使うべき症例はありますが、一人ひとりの状況を配慮せず画一的に処方されているケースが多いのではないかと思います。
また、内服の下剤であれば、効果が現れるのは12時間から18時間程度ですから、投与から1日たっても便が出なければ、投与された下剤は無効であったと考えられます。3日に一度、排便が見られている人であれば、毎日下剤を使う必要はないわけです。(なかでも刺激性の下剤は耐性の問題もありますので)不要な下剤はなるべく省くようにはたらきかけるべきです。では、何を基準に排便コントロールを行うかというと、便の性状を見ながら下剤の量を調節することです(図1)。無理なく排便でき、後始末も手間がかからないちょうどいい硬さの便を出すことを、排便コントロールの目的とすべきです。下剤を使いすぎて水様便がそのまま排泄される状態は、患者さんにとって決してベストな状態とは言えません。
昔は毎日出ていたのに、今は排便が3日に一度になってしまった。それが気持ち悪いから、下剤をくださいとおっしゃる高齢者の方もいらっしゃいますね。でも、下剤の飲みすぎで下痢をするほうが、よほど腸に悪いのです。まず「出さなければ」という固定観念を捨てていただき、安心のための「下剤中毒」から脱することがむしろ大切です。

図1 便の性状
高齢者の排便障がいはなぜ起こるか?
──高齢者の排便障がいの要因として、どんなことが考えられるのでしょうか。
神山 年齢に関係なく排便障がいの要因は、大きく分けると次の4つの要因が挙げられます。
- 排便環境
トイレの使用に関して不便を感じないかどうか。通常は、便意を自覚してからトイレまで自力で移動し、衣服の上げ下げや排泄後の処理を行います。これが自力でできなければ不安を生じ落ち着きません。また準備に余裕がなければ時間の制約そのものが失禁の原因にもなります。排便環境の影響は精神的にも大きな影響をおよぼします。旅行先で、とたんに排便が止まってしまう人もいるでしょう。精神的に落ち着いた環境でなければ、排便しづらいのが当然です。 - 全身性疾患
手足の麻痺や筋力の低下を伴う疾患は、トイレまでの移動やいきみに影響を与えます。また、排便には自律神経が深く関わっているため、自律神経に異常を伴う疾患は、下痢や便秘を引き起こす可能性があります。さらに、投与中の薬剤の影響も見逃せません。 - 消化管機能(小腸・大腸での便形成機能など)
食べたものがきちんと消化され、便となって直腸まで運ばれてくるかどうかの問題です。このプロセスの問題を見極めるには、食事の量や内容、排便の回数や便の硬さを一定期間、記録していくことが大切です。1日数回でも、逆に数日に1回でも、便の硬さが安定していれば異常と考える必要はありません。 - 直腸肛門機能(便の保持・排出機能)
便をトイレに行くまで保持し、しっかり排出するまでの機能です。直腸に異常が生じた場合、少ししか便がためられず、すぐにトイレに行きたくなる現象が生じます。また、不随意筋である内肛門括約筋に異常がある場合は、「知らないうちに便がもれている」現象が、随意筋である外肛門括約筋に異常がある場合は、「間に合わずもれる」「締められずにもれる」現象が見られます。
排出には、直腸の収縮や姿勢、いきみが関与します(図2)。排便の姿勢は座位が基本ですが、座れない場合、いきみを直腸に伝えるのが難しくなります。また、いきむのに必要な腹筋や横隔膜、骨盤底が弱くなっている場合にも、この問題が生じてきます。
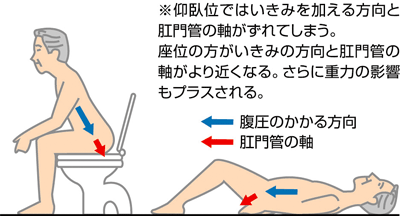
図2 姿勢による排便への影響
これらの要因は、互いに絡み合って排便障がいを引き起こします。たとえば、脳卒中で入院した患者さんがいるとしましょう。しばらくは点滴のみで、食事を摂ることもできませんから、便が出なくても異常とは言えません。食事を摂れるようになってからも、健康時に比べて行動は著しく制限されますので、大腸の働きも不活発になります。また、ベッド上で排泄をしなければならない場合、いきむのが難しく、また、他人の目が気になるという状況も出てくるでしょう。このケースでは、4つの要因すべてが関わって便秘が引き起こされています。この場合、便秘解消のために、下剤の投与が検討されることがあります。
ただし、注意してほしいのは、下剤はあくまでその日の体調に応じて調整すべきもので、「日常的に飲む薬ではない」ということです。患者さんの体調が回復し、排便の周期が安定してくれば、徐々に減らしていくべきでしょう。
改善への第一歩は介護スタッフが関心をもつこと
──日々高齢者と接している介護スタッフが、排便障がい解消のためにできることはどんなことでしょうか。
神山 排便のコントロールは、介護スタッフにこそできることです。排便の状態を通して、一人ひとりの患者さんの全身状態を医療スタッフに伝えることが、とても大切だと思います。特に、便の性状を排便日誌に記録することは、ぜひ行っていただきたいですね。個別のアセスメントを行うことで、不必要な下剤を減らすことが可能です。
「排便コントロールは難しい」と考えずに、ちょっとでも関心をもってみてください。関心をもてばすぐによくなる。逆に放っておけば悪くもなる。それが排便コントロールだと思います。具体的なノウハウもさることながら、関心をもってアプローチしようという、それだけでも改善につながっていくのです。介護スタッフが最も介入しやすいテーマが排便コントロールなのかもしれないですね。
次号では、引き続き神山先生に具体的な排便障がいのアセスメントについて教えていただきます。
Let's check it !
下剤は腸閉塞(イレウス)の予防にはならない
便秘と腸閉塞の因果関係について、神山先生はインタビューの中でこのようにおっしゃっています。
「腸閉塞は腸のどこかで流れが滞る病気ですから、腸閉塞が原因で便秘になることはあります。だからといって、下剤を飲むことで腸閉塞の予防になるかと言えば、そこに医学的根拠はありません。なぜならば腸閉塞の多くは癒着が原因で、そのほとんどは小腸で起こります。一方、下剤は大腸に作用するものですから、『下剤を飲めば腸(小腸)が詰まらない、だから腸閉塞の予防になる』という考え方はナンセンスです。
また、進行した大腸がんによって徐々に便秘が起きてくることもあり、薬を使って無理に刺激を加えると腸に穴が開く危険性もあり、急激な下剤の服用はおすすめできません」